L’accélération du vieillissement démographique bouleverse les sociétés occidentales : en Europe, la part des plus de 80 ans doublera d’ici 2080. En France, on comptera 1,3 million de personnes de plus de 85 ans en 2040 par rapport à 2030. Parallèlement, les familles peinent à s’occuper de leurs proches âgés, et les aidants professionnels rencontrent des difficultés de recrutement et de turnover. Ainsi, les besoins en suivi en santé et en maintien à domicile ne cessent de croître.
LA PERTE D’AUTONOMIE, UN ENJEU CENTRAL
L’un des principaux défis du vieillissement est la perte d’autonomie, qui affecte la capacité à accomplir les gestes quotidiens et impacte le bien-être et l’indépendance des personnes âgées. Pour y remédier, deux objectifs sont essentiels : (1) anticiper les dégradations de santé pour prévenir leur survenue ou aggravation, et (2) accompagner les personnes ayant perdu leur autonomie, qu’elles vivent à domicile, en résidence ou en maison de retraite, en adaptant les services et solutions innovantes à leur évolution.
Les technologies innovantes et numériques aident les professionnels à mieux prendre en charge les personnes âgées. Parmi elles :
- Les objets connectés : Équipés de capteurs, ils surveillent l’état de santé à distance et détectent rapidement tout signe de dégradation. Ils peuvent être environnementaux ou portés, comme les montres connectées.
- La télémédecine : Elle facilite l’accès aux soins pour les personnes âgées. Les médecins peuvent consulter d’autres spécialistes via des systèmes de télé-expertise, par exemple pour analyser un ECG ou suivre des plaies.
- Les robots d’assistance : Ils aident dans les tâches quotidiennes ou remplacent les professionnels pour certaines tâches. Peu déployés en France, ils sont plus acceptés au Japon.
- Les applications mobiles : Elles aident les patients à gérer leur santé, rester en contact avec leurs proches ou pratiquer des activités physiques.
LA PLATEFORME TELEGRAFIK
C’est dans le domaine des technologies utiles dans la prise en charge du Bien Vieillir que j’ai choisi de créer fin 2013 la société Telegrafik, au moment du lancement de la filière Silver Economy en France. La société compte actuellement 20 salariés.
Le fonctionnement est le suivant (figure 1) : des capteurs sont installés dans les lieux de vie des personnes (domicile, résidence ou EHPAD). Chaque capteur possède un identifiant pour assurer la traçabilité et l’association avec un bénéficiaire. La plateforme cloud Telegrafik, spécialisée dans l’hébergement de données de santé, collecte en temps réel les données de tous les capteurs. Après analyse, elle peut fournir des services d’alerte et de surveillance pour sécuriser les personnes en détectant les chutes ou les situations anormales, prévenir la perte d’autonomie en émettant des alertes précoces, appelées “alertes signaux faibles” en cas de dégradation, et informer et coordonner les professionnels.
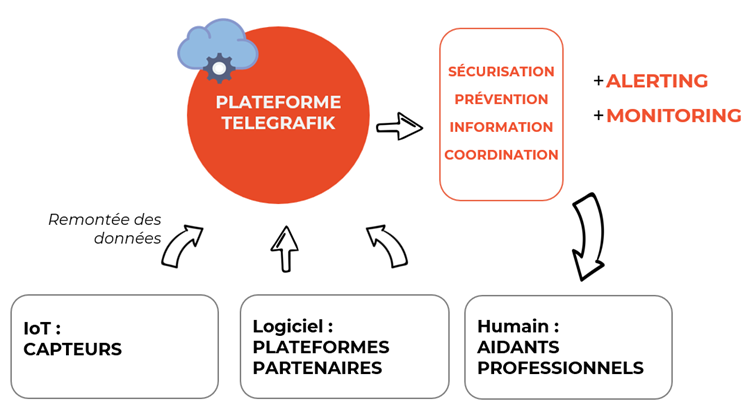
La plateforme combine différentes briques technologiques :
Les capteurs communicants – Les 12 300 capteurs sont déployés auprès de 6 000 patients. Ils incluent des capteurs domotiques, médicaux, des caméras 2D ou 3D, et des capteurs radar. Ils sont choisis pour leur capacité à transmettre en temps réel leurs données à la plateforme cloud, qui traite les données de tous types de capteurs de manière agnostique. Cela permet de changer de technologie au fur et à mesure de l’émergence de dispositifs plus performants, autonomes ou économiques.
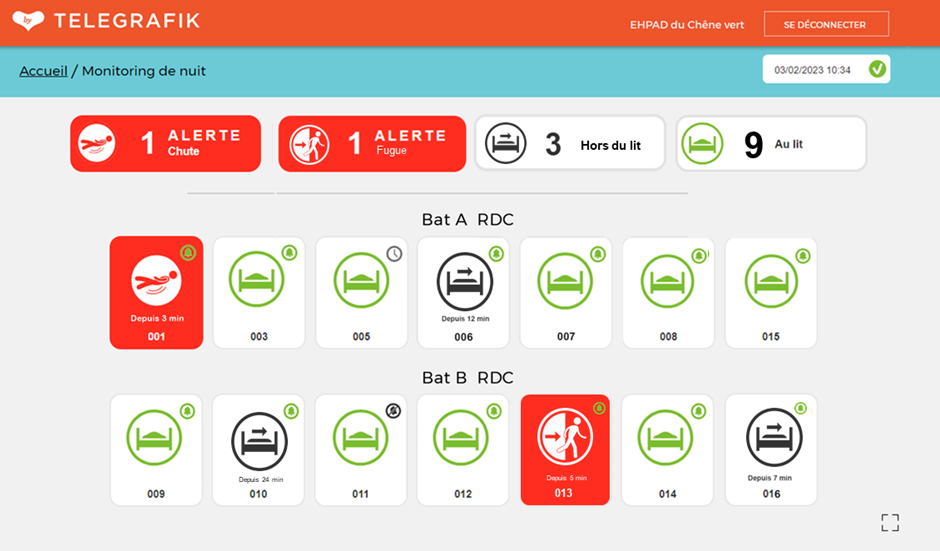
L’algorithmie d’analyse de données – La plateforme traite près de 700 000 messages quotidiens via un module logiciel à haute responsivité. Ces messages peuvent être basiques, comme des mouvements horodatés d’un capteur, ou plus complexes, comme une détection de chute calculée par des algorithmes intégrés. Après collecte, des métriques dérivées sont calculées pour modéliser le comportement habituel des personnes via des algorithmes de partitionnement et de machine learning. Les métriques clés pour la détection d’activité anormale incluent les périodes de sortie du logement, les temps de présence dans les pièces, les durées de présence au lit la nuit, et les fréquences de lever. Un module intelligent envoie ensuite des alertes aux bons destinataires, qu’il s’agisse de plateaux de téléassistance disponibles 24/7 ou du personnel d’un établissement via des systèmes d’appel malade et de téléphonie.
L’interopérabilité – L’objectif est de favoriser la communication entre des métiers qui ne dialoguaient pas ou peu auparavant. La plateforme propose des systèmes d’API (module d’interfaçages informatiques) permettant l’échange bidirectionnel de données avec les capteurs, les outils des professionnels (logiciels de téléassistance, systèmes d’appel malade et de téléphonie), et leurs logiciels métiers (gestion des dossiers patients). Elle s’interface également avec des plateformes tierces, comme les plateformes IoT d’autres industriels. Cette interopérabilité facilite la circulation d’informations utiles pour le maintien à domicile des personnes isolées et fragiles, entre les services à la personne, les soins infirmiers, la téléassistance, les médecins et les proches. À l’avenir, elle permettra d’aller plus loin : alimentation automatique du dossier médical, transmission du dossier en cas d’hospitalisation, lien avec la pharmacie pour la livraison de médicaments, et connexion avec les prestataires de santé et services de conciergerie à domicile.
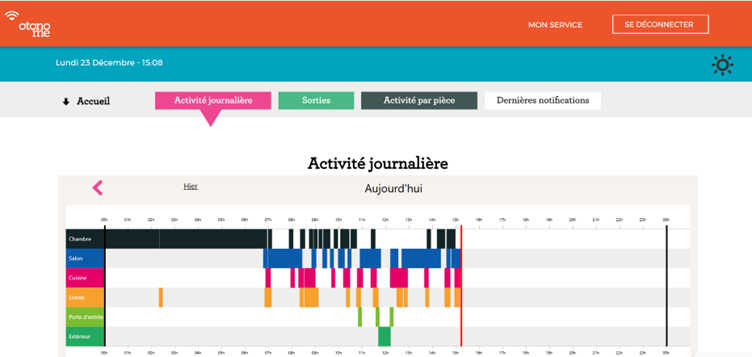
Visualisation des données – Un soin particulier est apporté à la présentation des informations aux professionnels, qu’il s’agisse d’infirmières coordinatrices, d’aides-soignantes ou de directeurs d’établissement (figure 2). Les écrans les aident à prendre les bonnes décisions, comme modifier une tournée pour prioriser une personne en difficulté, organiser un rendez-vous médical pour une personne dormant mal, ou intervenir immédiatement auprès d’une personne ayant chuté.
D’autres logiciels sont à destination des familles, pour leur permettre d’exercer une vigilance bienveillante auprès de leur parent âgé.
LE SOCLE DE LA QUALITÉ ET DE LA SÉCURITÉ
La conformité réglementaire (RGPD, données de santé) et la protection des données sont essentielles pour des entreprises comme Telegrafik, qui manipulent des données sensibles de publics fragiles. L’Agence du Numérique en Santé édite des cahiers des charges en matière de cybersécurité (authentification forte, connexion via Pro Santé Connect) et réalise des audits techniques. En 2024, la CNIL a émis des recommandations sur l’absence de vidéo-surveillance en EHPAD, nécessitant l’accompagnement des clients pour distinguer la vidéo-vigilance proposée (sans observation humaine, via des systèmes automatiques). De plus, des audits réguliers sont menés par les équipes techniques et juridiques des grands groupes médico-sociaux dans le cadre des référencements achats de nos solutions.
Pour donner satisfaction, ces solutions innovantes doivent fonctionner en permanence. Tout incident, qu’il soit détecté par une supervision automatique ou humaine, doit être traité rapidement et résolu au plus vite. Nous parlons l’“IT chain management”, similaire au “supply chain management” en logistique, mais appliqué à des chaînes d’informations complexes, allant du capteur au destinataire final, en passant par des API, des plateformes IoT, des machines virtuelles, et diverses connectivités et protocoles.
Le suivi humain des clients par des chefs de projet ou des “customer success” dédiés permet de vérifier le bon usage des solutions et d’organiser de nouvelles formations en cas de turnover important.
La double expertise des équipes est essentielle : en technologies Machine-to-Machine, IoT, analyse de données et Big Data, mais aussi en vieillissement et en adéquation entre technologie et cas d’usage, grâce aux échanges constants avec les directions médicales, les gérontopôles, les médecins et les usagers professionnels.
BÉNÉFICES, DÉFIS ET PERSPECTIVES
Les outils innovants disponibles améliorent la qualité de vie. L’écart entre le coût d’une prise en charge en EHPAD et à domicile est estimé à 19 000 euros par an. Ces technologies complètent les dispositifs humains pour le maintien à domicile, permettant à des personnes, dont 30 % d’entre elles n’ont pas d’aidants familiaux, de rester chez elles. En détectant rapidement les problèmes de santé, elles préviennent les complications et les hospitalisations, ou bien encore les conséquences des chutes si elles sont détectées et prises en charge rapidement. Elles permettent également aux professionnels de se concentrer sur des tâches à forte valeur ajoutée, d’être valorisés, mieux coordonnés et informés.
L’adoption des innovations en santé, notamment pour le vieillissement, reste émergente. L’acceptabilité est cruciale, mais la collecte et le traitement des données personnelles posent des questions éthiques et juridiques, freinant leur adoption. Mais ce sont surtout les coûts associés et les modes de prise en charge de la perte d’autonomie qui posent problème : le sujet n’est pas simple, et la loi Grand âge et Autonomie se fait attendre.
Face au mur démographique imminent, le maintien à domicile deviendra obligatoire. Tous les acteurs devront se mobiliser : acteurs publics, en mettant en place les filières et financements adéquats, associatifs, privés, institutionnels et assureurs. De leur côté, les éditeurs de solutions innovantes devront poursuivre les efforts de R&D dans ce domaine, tout en veillant à ce que les technologies soient accessibles au plus grand nombre. Pour toujours mieux prendre soin, grâce à des technologies bienveillantes et non intrusives.